
Рубець (нім.- шрам) – це доброякісне сполучнотканинне утворення шкіри, що виникає у наслідок її пошкодження (порізів, опіків, травм) або після перенесення запальних процесів (глибоких пустул, виявлень, вузлів, тріщин). З погляду гістології (це наука про будову біологічних тканин), рубцева тканина – продукт неповної або патологічної регенерації тканини. Морфологічно вона складається переважно з колагену з мінімальним вмістом (або повною відсутністю) волосяних фолікул, сальних та потових залоз. Основною відмінністю рубцевої тканини від здорової шкіри є понижена функціональна здатність. Наприклад, рубці на обличчі, окрім косметичного дефекту, також характеризуються більшою чутливістю до ультрафіолетового опромінення, запальних процесів, пігментації і т. п.
Яких рубців можна позбутися за допомогою лазера?
Як правило, розмір та форма рубця прямо пропорційно залежать від ступеня пошкодження. Деякі автори пропонують розділяти рубці у залежності від кількості, що утворюється на місці дефекту сполучної тканини:
- Нормотрофічний (фізіологічний) рубець – найбільш сприятливий варіант одужання після незначних пошкоджень (подряпини, забої, поверхневі опіки). Мимовільно загоюються майже не залишаючи слідів.
- Атрофічний рубець найчастіше буває тілесного або білястого кольору, трохи втягнутий у шкіру. Такі рубці утворюються після обширного пошкодження шкіри та підшкірної клітковини, наприклад, після перенесення ускладнень вугрової хвороби або фурункула.
- Гіпертрофічний рубець – зазвичай щільний, підноситься над поверхнею шкіри. Причиною його появи можуть стати порізи, укуси, наявність нагноєнь в рані, розташування рубця в рухомих зонах (шия, суглоби), несвоєчасна медична допомога після гострих травм і т. п.
- Келоїдний (патологічний) рубець – найбільш несприятлива, опухлоподібна форма, що характеризується надмірним та нерівномірним ростом келоїдної тканини. Такий рубець значно виділяється над поверхнею шкіри, має щільну консистенцію, синювате або яскраво червоне забарвлення та горбисту поверхню. Пацієнти відчувають розпирання, свербіж, печіння або навіть біль в зоні келоїдного рубця. Аномальне розростання сполучної тканини найчастіше проходить на фоні генетичної схильності до келоїдозу в місцях хірургічних розрізів, татуювань, коагуляції родимок.
Якщо процес рубцювання уже почався, то вважається, що повністю уникнути появи рубцевої тканини неможливо. Зате можливо мінімізувати шрами, а часто навіть зробити їх непомітними. На сьогоднішній день для мінімізації наслідків рубцювання найбільш ефективним вважається лазерне лікування. Для кращого розуміння механізму лазерного лікування потрібно знати, що в процесі утрорення рубця виділяють три стадії:
- 1. Збільшення об’єму рубця (триває 2-3 міс.)
- 2. Зменшення об’єму рубця (триває 3-4 міс.)
- 3. Утворення плоского шраму (триває від декількох місяців до одного року).
Лазерне видалення рубців та шрамів у Brenner Clinic
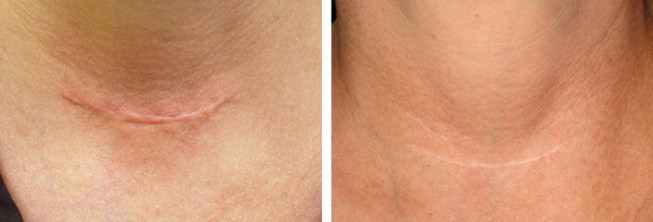
Як зазвичай буває в медичній практиці, тут діє правило: чим раніше почати лікування – тим кращий результат! Фракційний СО2 лазер ефективно застосовується для покращення зовнішнього вигляду рубців. Під дією лазера рубцева тканина змінюється та стає більш еластичною. За рахунок коагуляції судин, що живлять формуючу рубцеву тканину, шрам повільніше збільшується в об’ємі, змінює колір та перестає запалюватися. У цілому, рубець стає більш гладким та менш помітним.
Для досягнення найкращого результату, рекомендується проведення обробки на свіжих рубцях. При лікуванні старих рубців можлива комбінація із лазерним шліфуванням.

| # Консультації спеціалістів | Тривалість, хв | Ціна, грн |
|---|---|---|
| 1 Консультація лікаря дерматовенеролога, дерматокосметолога | 30Запис | 750 |
| 2 Повторна консультація лікаря дерматовенеролога, дерматокосметолога | 30Запис | 650 |
| 3 Консультація лікаря дерматовенеролога вищої категорії, кандидата мед. наук | 30Запис | 900 |
| 4 Скорочена консультація лікаря перед процедурою видалення папілом, судин та бородавок | 15Запис | 200 |
| # Лазерне омолодження і лазерне видалення косметичних дефектів | Одиниця | Ціна, грн |
| 1 Лазерне шліфування рубця/стрій розміром до 1 см2 | 1 зонаЗапис | 1000 |
| 2 Лазерне шліфування рубця/стрій розміром до 5 см2 | 1 зонаЗапис | 1500 |
| 3 Лазерне шліфування рубця/стрій розміром до 10 см2 | 1 зонаЗапис | 2500 |
| 4 Лазерне шліфування рубця/стрій розміром до 20 см2 | 1 зонаЗапис | індивідуально |




 Зручне розташування
Зручне розташування Професійне обладнання
Професійне обладнання Електронна дерматоскопія
Електронна дерматоскопія






